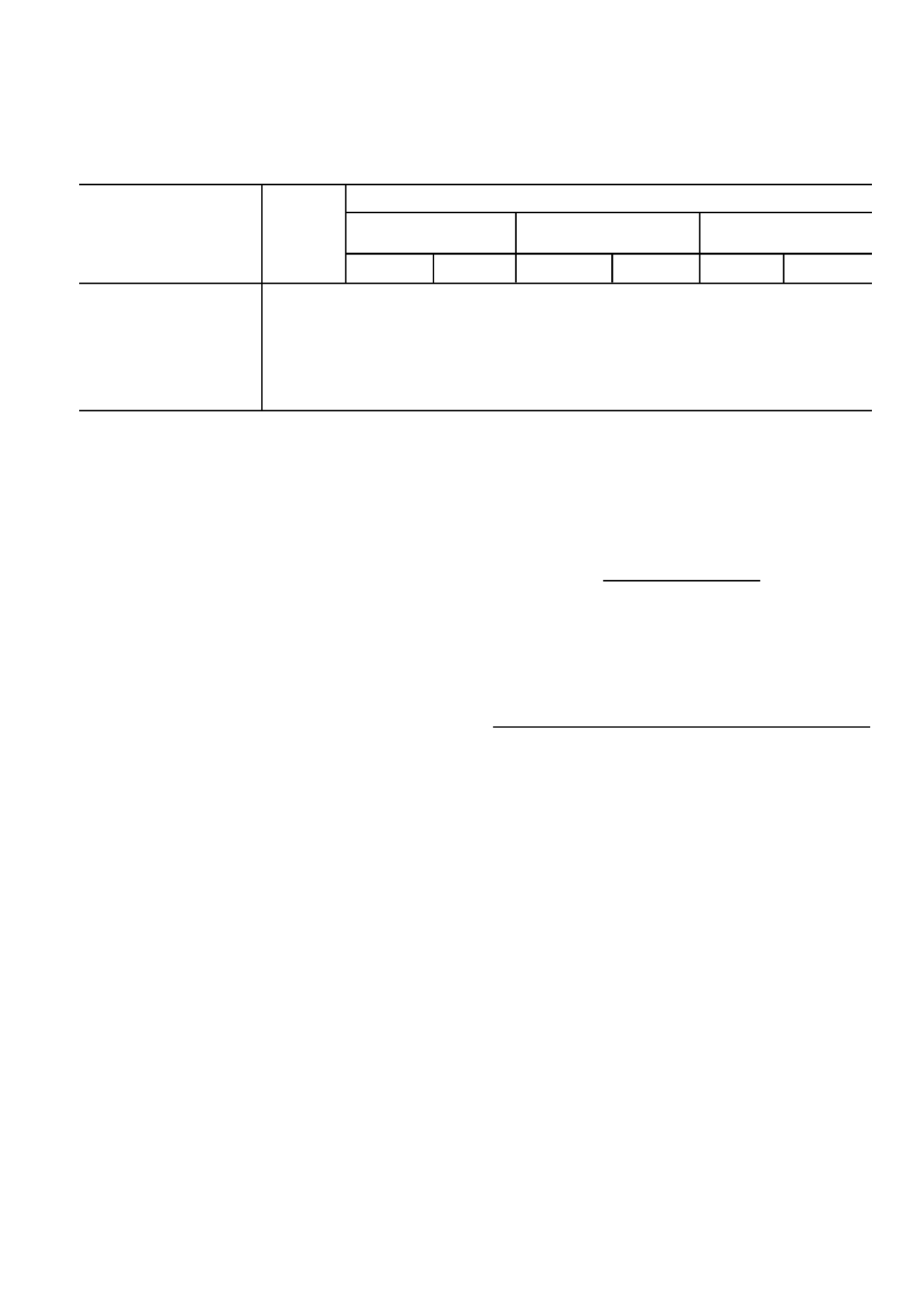
— Niaoaiiia ?aoeaeae?iaaiea aeaaiinoe?iaaii o 1 iaoe-
aioa, o eioi?iai eiaeinu ni?aoaiea eiei?aaeiia?iiai ?aoeaeaa
n ioaaeaiiuie iaoanoacaie.
Iiiaiia?acea ii?oieiae?aneeo aa?eaioia no?iaiey ?aea
eaaeiai iaoneiaeeaaao ?acee?iua ?anoioo e oa?aeoa? ?aoeaeae-
?iaaiey (ni. i?eei?aiea 1).
Eiei?aaeiia?iue ?aoeaea ?acaeaaeny ?aua i?e ieineieea-
oi?ia?i ?aea (36,4%) e aaaiiea?oeiiia (14,3%), oiaaa eae i?e
iaeeieeaoi?iii ?aea, a?iioeiei-aeuaaiey?iii ?aea, e?oiii-
eeaoi?iii ?aea o anao aieuiuo ca?aaeno?e?iaaiu ioaaeaiiua
iaoanoacu aac eiei?aaeiia?iuo ?aoeaeaia caaieaaaiey. ?acee-
?ey noaoenoe?anee ainoiaa?iu (?<0,05). I?e ?aeacenoii ?aea io-
aaeaiiua iaoanoacu ioia?aiu a 42,9%, i?e ieineieeaoi?iii
?aea — a 18,2% neo?ayo.
O iiaaaey?uaai aieuoeinoaa aieuiuo ?aoeaea caaieaaaiey
aiciee a ia?aua 3 aiaa iinea aoeie?iie ?acaeoee. O 1 aieuiiai
eiei?aaeiia?iue ?aoeaea caaieaaaiey ca?aaeno?e?iaai ai 1 ai-
aa io iiiaioa iia?aoee, o 2 — ai 3 eao, o 2 — ai 5 eao e aieaa
5 eao — o 1 iaoeaioa. O 17 aieuiuo ioaaeaiiua iaoanoacu aicie-
eee a ia?aua 3 aiaa io iiiaioa iia?aoee. Anee iiyaeaiea eiei-
?aaeiia?iiai ?aoeaeaa naycaii n iaainoaoi?iui ?aaeeaeeciii
iia?aoeaiiai aiaoaoaeunoaa, oi ioaaeaiiua iaoanoacu, ii-ae-
aeiiio, o?a eiaeenu e iiiaioo iia?aoee, ii ia auee aeaaii-
noe?iaaiu.
Auaiau.
— Aoeie?iua ?acaeoee i?iaeaaa?o ?eciu aieuiui ?aeii
eaaeiai. 3-eaoiyy au?eaaaiinou ninoaaeea 50,0±7,9%; 5-eaoiyy
— 31,4±7,8%.
— Ioia?aia oaiaaioey e oaaee?aie? i?iaie?eoaeuiinoe
?ecie aieuiuo ?aeii eaaeiai iinea aoeie?iie ?acaeoee, iieo-
?eaoeo eiiaeie?iaaiiia ea?aiea. 3-eaoiyy au?eaaaiinou
oaaee?eeanu n 50,0±7,9% ai 72,0±9,2%; 5-eaoiyy — 31,4±7,8% ai
45,5±10,9%. ?acee?ey noaoenoeee iaainoiaa?iu (?>0,05).
— Eiei?aaeiia?iue ?aoeaea ?acaeaaeny ?aua i?e ieinei-
eeaoi?iii ?aea (36,4%) e aaaiiea?oeiiia (14,3%). I?e iaeei-
eeaoi?iii ?aea, a?iioeiei-aeuaaiey?iii e e?oiiieeaoi?iii ?a-
ea o anao aieuiuo ca?aaeno?e?iaaiu iaoanoacu aac eiei?aaei-
ia?iuo ?aoeaeaia caaieaaaiey. ?acee?ey noaoenoe?anee ainoi-
aa?iu (?<0,05). I?e ?aeacenoii ?aea ioaaeaiiua iaoanoacu io-
ia?aiu a 42,9%, i?e ieineieeaoi?iii ?aea — a 18,2% neo?ayo.
— Aoeie?iua ?acaeoee iiaoo auou eniieuciaaiu eae eiii?i-
ienniue aa?eaio a ieaia eiiaeie?iaaiiiai ea?aiey iaoeaioia
ia?eoa?e?aneei ?aeii eaaeiai i?e iaee?ee i?ioeaiiieacaiee e
eiayeoiiee ec-ca niioonoao?uae iaoieiaee.
Литература
1. Бирюков Ю.В., Добровольский С.Р., Григорьева С.П.
Экономные операции в хирургии рака легкого//Хирур-
гия. — 1991. — №1. — с.47-53.
2. Errett L.E., Wilson J., Chiu R.S., Munroe D.D. Wedge resec-
tion as an alternative procedure for peripheral bronchogenik
carcinoma in poor-risk patients // J. Thorac. Cardiovasc. Surg.
— 1985. — Vol. 90. — p.656-661.
3. Stair J.M., Womble J., Schaefer R.P., Reed R.C. Seg-mental
pulmonary resection for cancer// Amer.J.Surg. — 1985. — vol.
150. — p.659-664.
Iaeeeaoeaiay iaaeoeia e ?aaaeeeoaoey, № 6, 1997, n. 5-9.
ПАЛЛИАТИВНЫЕ РЕЗЕКЦИИ
ПРИ МЕСТНОРАСПРОСТРАНЕННОМ PAKE
ПИЩЕВОДА: ПОКАЗАНИЯ И РЕЗУЛЬТАТЫ
A.N. Iaiiioia, A.A. Aa?auaaei, ?.A. O?ioeiaiei
Iineianeee iao?ii-enneaaiaaoaeuneee iieieiae?aneee
einoeooo ei. I.A. Aa?oaia, ioaaeaiea ieuaaiaiie iieieiaee
Резекции пищевода носят паллиативный характер в 50-70%
случаев. При этом рассчитывать на улучшение результатов лече-
ния можно лишь при проведении послеоперационной лучевой тера-
пии по методике, разработанной в МНИОИ им. П.А. Герцена, что
позволяет улучшить отдаленные результаты паллиативных ре-
зекций по сравнению с хирургическим лечением: 3-летние — с 6,7
до 26,9% (t=2) и 5-летние — с 0 до 9,5% (t=2).
Выполнение комбинированных резекций пищевода должно со-
провождаться проведением послеоперационной лучевой терапии,
что улучшает 3-летние результаты с 10 до 40% (t=2), а 5-летние
— с 0 до 18,2% (t=2).
Проведение послеоперационной лучевой терапии при оставле-
нии в средостении технически неудалимого фрагмента опухоли
позволяет пережить годичный срок наблюдения 55,6% опериро-
ванным пациентам.
A ianoiyuaa a?aiy i?aeiouanoaa eiiaeie?iaaiiiai ea?a-
iey ?aea ieuaaiaa ia?aa oe?o?ae?aneei e eo?aaui oi?ioi eco-
?aiu, aieacaiu aieuoei eeeie?aneei iiuoii e ia aucuaa?o
niiiaiee (1, 2, 3).
A aieuoeinoaa ea?aaiuo o??a?aaiee, caieia?ueony i?ia-
eaiie ea?aiey ?aea ieuaaiaa, i?eiaiyaony eiiaeie?iaaiiia
ea?aiea n i?aaiia?aoeiiiie eo?aaie oa?aieae. I?iaaaaiea
aaiia-oa?aiee ai iia?aoee auiieiyao neaao?uea caaa?e:
— ainoe?aiea ?aa?annee iiooiee ca n?ao aeaaee iiooieaauo
eeaoie, a ia?ao? i?a?aau iaeiaeooa?aioe?iaaiiuo, ?ai
a cia?eoaeuiie noaiaie nie?aaony noaiaiu ceiea?anoaai-
iinoe iiooiee;
— iia?a?aaiea e aaaeoaeecaoey eeeie?aneeo iaoanoacia a
?aaeiia?iuo eeioaoe?aneeo oceao, iiaeeecoaiuo a oiaa
iia?aoee;
— eo?aaia iia?a?aaiea noaeeeie?aneeo iaoanoacia a eiei-
?aaeiia?iuo ciiao;
347
Антология научных публикаций
Приложение 1
Частота возникновения рецидива заболевания при разной гистологической структуре рака легкого
Из них с рецидивом заболевания
Локорегионарный
Отдаленные
Смешанный
рецидив
метастазы
рецидив
абс. число
%
абс. число
%
абс. число
%
Плоскоклеточный рак
11
4
36,4
2
18,2
—
—
Аденокарцинома
14
2
14,3
6
42,9
1
7,1
Мелкоклеточный рак
5
—
—
5
—
—
—
Бронхиолоальвеолярный рак
2
—
—
2
—
—
—
Крупноклеточный рак
1
—
—
1
—
—
—
Всего
33
6
18,2
16
48,5
1
3
Число
больных
Гистологическая
структура
опухоли


